Spataderen van de onderste ledematen worden gekenmerkt door de uitzetting van de oppervlakkige aderen van de benen, wat gepaard gaat met de schending van de bloedstroom daarin en het falen van de kleppen. Als gevolg hiervan nemen de aderen toe in lengte en diameter, krijgen ze een kronkelig, cilindrisch of sacculair uiterlijk, hoewel er ook een gemengde manifestatie is van de opgesomde misvormingen.
Kenmerken van het veneuze systeem
Het ontstaan en de ontwikkeling van spataderen is direct gerelateerd aan het veneuze systeem van de benen, dat bestaat uit:
- saphena aderen: klein en groot;
- diep gelegen aderen (in het onderbeen en de dij);
- perforerende aderen, die de verbindende schakel zijn van de twee voorgaande systemen.
Normaal gesproken wordt 90% van het bloed via diepe aderen naar de onderste ledematen getransporteerd en de resterende 10% via oppervlakkige aderen. Wanneer het terugkeert naar de zijkant van het hart, wordt dit mechanisme ondersteund door kleppen in de wanden van de aderen. Wanneer het volgende deel van het bloed arriveert, slaan ze dicht om te voorkomen dat het onder invloed van de zwaartekracht van boven naar beneden beweegt. Spiercontracties duwen het bloed verder naar het hart, waardoor een normale bloedstroom mogelijk wordt.
Bij een lang verblijf van een persoon in een rechtopstaande positie kan bloedstagnatie ontstaan, waardoor de druk in de aderen toeneemt en hun diameter toeneemt. Dit proces veroorzaakt een onvolledige sluiting van de klepbladen, waardoor de bloedstroom wordt verstoord met de omgekeerde stroom van het hart - reflux.
De diepe veneuze kleppen zijn het meest waarschijnlijk aangetast, omdat ze de grootste hoeveelheid bloed transporteren en daarom de maximale belasting ervaren. Om de hoge druk daarin te verlagen, wordt een deel van het bloed door geperforeerde aderen naar de oppervlakkige getransporteerd, die oorspronkelijk niet bedoeld waren voor een groot volume. Een dergelijke belasting van de wanden van de aderen leidt tot hun uitzetting en de vorming van spataderen.
Tegelijkertijd komt bloed de diepe aderen binnen zonder te stoppen, maar door de schending van hun functies en de normale activiteit van de klepbladen van de geperforeerde aderen, wordt het bloed herverdeeld naar de oppervlakkige bloedvaten. Als gevolg hiervan ontwikkelen zich chronische spataderen, die na verloop van tijd gepaard gaan met pijnlijke gevoelens, oedeem en trofische zweren.
Oorzaken van de ziekte
Vroeger werd een van de belangrijkste oorzaken van spataderen de erfelijke factor genoemd, maar tegenwoordig is deze theorie weerlegd. Natuurlijk is het mogelijk om de frequente manifestaties van de ziekte in sommige families te traceren, maar dit is waarschijnlijker te wijten aan de eigenaardigheden van het leven die in het gezin worden bijgebracht: eetcultuur, passieve rust, zittend werk en dergelijke.
De ontwikkeling van spataderen is gebaseerd op de aanwezigheid van reflux in het veneuze systeem, wanneer het bloed in de tegenovergestelde richting door de aderen circuleert. Extra transport van bloed van diep gelegen aderen naar oppervlakkige aderen is mogelijk vanwege aangeboren of verworven degeneratieve pathologie van het klepapparaat. Dit veroorzaakt overvulling van oppervlakkige bloedvaten met bloed en hun uitzetting wanneer zich veneuze knooppunten vormen.
Een van de fundamentele redenen voor de ontwikkeling van spataderen wordt beschouwd als een ongezond voedingspatroon, dat in sommige gevallen tot obesitas leidt. Zulke mensen bewegen weinig, eten voornamelijk sterk bewerkte voedingsmiddelen en het aandeel plantaardige vezels in het dieet wordt geminimaliseerd. Zij zijn het immers die betrokken zijn bij het versterken van de wanden van aderen en bloedvaten en het voorkomen van langdurige chronische constipatie, die de intra-abdominale druk sterk verhoogt en daardoor spataderen veroorzaakt. Opgemerkt wordt dat een toename van het lichaamsgewicht van meer dan 20% het risico op ziekte vervijfvoudigt.
De belangrijkste provocerende factor voor vrouwen is het dragen van een kind, terwijl het risico op spataderen toeneemt bij elke volgende zwangerschap. Ernstige gewichtstoename en een vergrote baarmoeder leggen veel druk op de benen, die stagneren. Deze situatie wordt verergerd door de constant groeiende intra-abdominale druk en de werking van het hormoon progesteron, dat de toestand van elastische vezels in de wanden van bloedvaten beïnvloedt.
Andere factoren die spataderen van de onderste ledematen veroorzaken, zijn onder meer:
- een zittende levensstijl, overdag rechtop staan (bijvoorbeeld kapper), lange vluchten of lange reizen. Dit alles leidt tot stagnerende processen in de onderste ledematen, wanneer bloed zich ophoopt in de oppervlakkige aderen en slecht naar het hart wordt getransporteerd;
- verhoogt soms het risico op het ontwikkelen van spataderen voor vrouwen, het dragen van ongemakkelijke, strakke schoenen, vooral modellen met hoge hakken;
- korsetten en strak ondergoed knijpen in de liesaders en verhogen de intra-abdominale druk, wat een directe voorwaarde is voor spataderen;
- hoge bloeddruk;
- roken, wat indirect leidt tot een dunner worden van de wanden van bloedvaten.
Classificatie van de ziekte
Spataderen van de onderste ledematen worden geclassificeerd afhankelijk van de prevalentie van veneuze laesies, hun lokalisatie en de aanwezigheid van pathologische reflux, die wordt gekenmerkt door een verminderde bloedstroom. Er zijn 4 vormen van spataderen:
- intracutane en subcutane spataderen (segmentaal), waarin geen pathologische uitstroom van veneus bloed is;
- segmentale spataderen, wanneer reflux optreedt door perforerende of oppervlakkige aderen;
- een veel voorkomende vorm van spataderen, waarbij tegelijkertijd reflux optreedt via de perforerende en oppervlakkige aderen;
- spataderen worden gekenmerkt door reflux in diepe aderen.
Nadat de spataderen van de onderste ledematen chronisch zijn geworden, beschouwt flebologie de drie graden ervan:
- Voorbijgaand oedeem, periodiek optredend tegen de achtergrond van het syndroom van "zware benen".
- Aanhoudend, aanhoudend oedeem. Hyperpigmentatie en eczeem kunnen optreden.
- Veneuze zweer van trofische aard.
De laatste graad is het moeilijkst te behandelen, omdat het voorafgaande verwijdering van ontsteking en genezing van huidweefsels vereist.
Stadia en symptomen
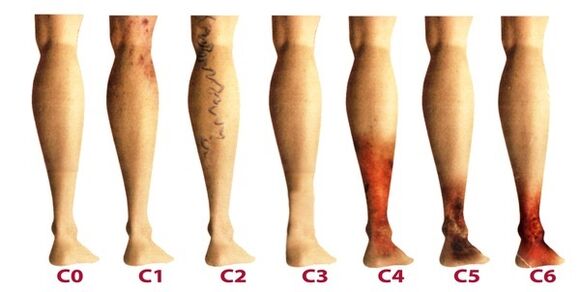
De ziekte ontwikkelt zich heel langzaam, soms gaan er meer dan een dozijn jaren voorbij, totdat de symptomen die verschijnen, de patiënt dwingen om advies in te winnen bij een fleboloog. In de beginfase van spataderen worden de manifestaties ervan vaak toegeschreven aan vermoeidheid, leeftijd of andere redenen. Om de symptomen van de ziekte volledig in overweging te nemen, worden de manifestaties ingedeeld volgens de stadia van spataderen:
- De eerste fase begint zich vaker op jonge leeftijd te manifesteren - na 20 jaar, wanneer er een zwaar gevoel in de benen is, kan oedeem optreden, dat 's nachts volledig verdwijnt. Aan de binnenkant van het onderbeen zie je een vergrote ader, die zich manifesteert door een klonterig uitsteeksel van de huid. In dit stadium merken veel mensen kleine spataderen op. Symptomatologie is over het algemeen subtiel en krijgt zelden de aandacht die het verdient.
- De tweede fase wordt gekenmerkt door een toename van de externe manifestatie van de verwijde ader. De ziekte ontwikkelt zich al tegen de achtergrond van het pathologische werk van de veneuze kleppen, daarom nemen de sapheneuze aderen merkbaar in omvang toe en kan ook hun verlenging worden opgemerkt. Vaker is er zwaarte en brandend gevoel in de benen, ze worden snel moe van lange wandelingen.
- De ziekte wordt al chronisch door de constante onbalans in de uitstroom van veneus bloed. 'S Avonds hebben patiënten last van bijna-enkeloedeem, dat zeer intens kan zijn. Er is een zwaar gevoel in de benen en 's nachts kunnen krampen optreden.
- Bij afwezigheid van behandeling in de vorige stadia, heeft chronische insufficiëntie van de werking van het veneuze systeem een negatieve invloed op de metabole processen in de huid, met name de gebieden in het onderste deel van het been. Verdonkering van de huid is zichtbaar in de buurt van de enkel - hyperpigmentatie, het wordt dikker en raakt na verloop van tijd ontstoken. De beschreven aandoening wordt lipodermatosclerose genoemd. Als u op dit moment geen therapie start met betrekking tot het veneuze systeem, zullen zich spoedig trofische ulcera beginnen te vormen.
- De vijfde fase gaat gepaard met talrijke trofische zweren, waarvan sommige periodiek genezen met de vorming van littekens.
- In de zone van reeds lang bestaande trofische stoornissen openen zich uitgebreide zweren. Deze aandoening vereist een dringende actieve therapie, gericht op zowel de behandeling van spataderen als de genezing van huidzweren.
Diagnostiek
Uitwendig onderzoek van de onderste ledematen in verticale en horizontale posities van het lichaam, palpatie van aderen en een voorlopige beoordeling van het stadium van de ziekte. De patiënt wordt gestuurd voor een algemene bloedtest, waardoor u het beeld van de ziekte grondiger kunt bestuderen:
- op het niveau van bloedplaatjes zal een aanleg voor trombose worden weerspiegeld;
- het niveau van hemoglobine, evenals het aantal rode bloedcellen, geven de mate van bloedstolling aan;
- door het verhoogde aantal leukocyten kan men oordelen over ontstekingen, wat helpt om tromboflebitis sneller te diagnosticeren.
Zorg ervoor dat u het veneuze systeem van de benen onderzoekt, waarvoor er veel methoden zijn:
- echografie dopplerografie - USDG;
- flebografie;
- CT-flebografie;
- duplex angioscanning - USAS;
- fleboscintiografie;
- fotoplesmografie;
- flebomanometrie en dergelijke.
In de praktijk krijgen patiënten vaker USAS en USG voorgeschreven, omdat ze helpen om het veneuze systeem van de benen volledig te bestuderen en degeneratieve gebieden te identificeren. De rest van de methoden kan aanvullend worden voorgeschreven als het echografisch onderzoek geen volledig beeld van het beeld van de ziekte gaf. Sommige van deze methoden kunnen complicaties hebben, zoals veneuze trombose, perforatie van de vaatwand met een katheter en allergie voor contrastmiddelen. Overweeg de meest toegepaste technieken in de flebologie:
- Met USAS kunnen de anatomische, hemodynamische en functionele pathologieën van het veneuze bed worden beoordeeld. De verkregen gegevens zijn onderworpen aan computerverwerking, waarna het model van het veneuze systeem op video kan worden bekeken of op papier kan worden afgedrukt.
- Doppler-echografie met hoge nauwkeurigheid bepaalt de doorgankelijkheid van oppervlakkige en diep gelegen aderen, de bloedstroomsnelheid. Doppler-echografie maakt het mogelijk om de werking van het klepapparaat te beoordelen.
Na uitgebreide diagnostiek stelt de arts de phlebocard van een patiënt op, waarmee u de beschadigde segmenten van het veneuze systeem, hun mate en lengte, kunt bepalen. Daarna wordt een geschikte behandeling gekozen.
Behandeling
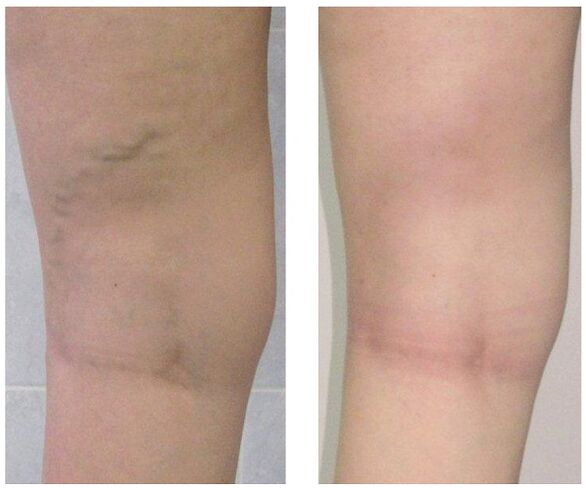
Het wordt op een uitgebreide manier uitgevoerd en wordt bepaald op basis van de symptomen, de mate van ontwikkeling van de ziekte en de resultaten van het onderzoek. In de beginfase wordt conservatieve therapie voorgeschreven, die bestaat uit:
- Medicamenteuze behandeling wanneer een groep medicijnen wordt voorgeschreven:
- antioprotectors en flebotonica;
- anticoagulantia;
- disaggreganten
- actuele preparaten (zalven, gels);
- ontstekingsremmende medicijnen.
- Elastische compressie, waarvoor compressiekousen of zwachtels worden gebruikt (zelden). Hiermee kunt u het samenknijpen van spieren doseren, stagnerende processen voorkomen, de bloedstroom door de bloedvaten verbeteren. Bij het dragen van dergelijk ondergoed is er een effect van het kunstmatig handhaven van de vasculaire tonus.
- Fysiotherapeutische methoden, waaronder de beste behandelresultaten werden aangetoond door elektroforese, diadynamische stromen, laserstraling en een magnetisch veld.
- Haalbare fysieke activiteit, die alleen mag worden uitgevoerd in compressieondergoed (behalve zwemmen). Fietsen, zwemmen, joggen worden aanbevolen. De fleboloog selecteert een individuele reeks oefeningen voor de onderste ledematen, die elke dag de vaten van de benen zullen trainen.
Bovendien wordt patiënten geadviseerd om elke avond contrasterende procedures van vijf minuten onder de douche uit te voeren, afwisselend van warm naar koud water. Dergelijke manipulaties verbeteren de bloedstroom en versterken de bloedvaten.
Het is belangrijk om aan het begin van de behandeling de factor te identificeren die de ziekte veroorzaakt om deze effectief te kunnen beïnvloeden. En risicopatiënten moeten om de 2 jaar een fleboloog bezoeken voor een preventief onderzoek en een echografisch onderzoek van de aderen in de benen.
Wanneer conservatieve behandeling geen resultaat geeft of spataderen in een gevorderd stadium worden waargenomen, wordt chirurgische ingreep toegepast. Tegenwoordig kunnen spataderen volledig worden genezen dankzij de volgende methoden:
- Flebectomie. De essentie van de operatie is om de hoofdstammen van de oppervlakkige ader te verwijderen om de pathologische bloedafvoer te elimineren. Perforerende aderen worden vaak voor hetzelfde doel afgebonden.
- Sclerotherapie. Het bestaat uit de introductie van een sclerosant in het aangetaste deel van de ader, wat leidt tot de verbinding van de wanden. Onlangs begonnen ze geschuimd sclerosant actief te gebruiken voor dezelfde doeleinden volgens de technologie -. De bloedstroom door het defecte gebied stopt en het cosmetische defect in de vorm van uitstekende knobbeltjes wordt geëlimineerd. Na een dergelijke ingreep blijven er geen littekens achter, alle manipulaties worden poliklinisch uitgevoerd zonder een daaropvolgende opname. Maar sclerotherapie wordt alleen gebruikt voor de fusie van kleine takken van de veneuze stammen.
- Laser coagulatie. Met behulp van een laserstraal wordt het gemarkeerde deel van de ader verwarmd, waarvan de wanden aan elkaar plakken en de bloedstroom erdoor stopt. Maar deze techniek is alleen geïndiceerd voor aders met een uitzettingsdiameter van minder dan een centimeter.
preventie
Preventieve maatregelen kunnen zowel primair zijn, gericht op het voorkomen van de ontwikkeling van spataderen, als secundair, wanneer dit nodig is om het risico op terugval na een operatie te verminderen of om verergering van het ziekteverloop te voorkomen. Nuttige tips:
- een actieve levensstijl leiden zonder zware belasting van uw benen: zwemmen, wandelen, fietsen;
- let op je gewicht;
- houd beide benen vaker omhoog;
- draag geen strak ondergoed en hakken van meer dan 4 centimeter;
- gebruik orthopedische inlegzolen;
- neem een contrastdouche;
- doe dagelijks vijf minuten preventieve beenoefeningen;
- draag compressiekousen voor lange wandelingen.
Als u het minste vermoeden van spataderen opmerkt - prominente knobbeltjes op de benen, zwelling, zwaarte, stel dan een bezoek aan de fleboloog niet uit. Na verloop van tijd kan deze verraderlijke ziekte inderdaad veel complicaties veroorzaken, waaronder tromboflebitis en trombose.






















